目次へ
「発達障害児の療育」 目次
・脳の成熟と発達障害
・脳性麻痺
・精神遅滞
・自閉症
・重度発達障害児の一般的療育
・障害児療育における連携
・脳の成熟と発達障害
◎脳の発生・成熟
・人の脳は、妊娠の極めて早期に発生し、出生までの10カ月間で著しい成熟を示し形態学的にほぼ完成する。
1)妊娠3週:脳の原型である神経管が皮膚と同じ組織から出来る(外胚葉性)。
2)妊娠1-2カ月:脳の分節化(5つの部分)が起きる。
3)妊娠約3カ月:脳の中心となる脳梁が形成される(かもいに相当する)。
4)妊娠5カ月以降:脳梁の両側に神経細胞が増生し始める。
5)妊娠6カ月以降:増生した神経細胞が大脳皮質(脳の最も外側)にむかって遊走し、大脳皮質の7層構造が出来る。
・脳の発生と同時に神経繊維の髄鞘化と樹状突起の増生・シナプス形成が進み機能的な発達が見られる。これらは妊娠中から始まり、生後4歳(前)12歳頃(後)までに完成する。
A)神経線維の髄鞘化:神経繊維(電気的活動を伝達する線維)に皮が被ることであり、これによって神経伝導速度が20m→50m/秒と早くなる。
B)樹状突起の増生・シナプス形成:神経線維が突起を出してネットワークを組むことであり、これによって、複雑な行動や学習が可能となる。
◎出生後の脳の発達「時実先生:脳のはなしより」
・小児期には脳重量の著しい増加がみられ(急速な発達)、12歳頃で成人の脳になる。
この変化は樹状突起の増生・シナプス形成や神経線維の髄鞘化に因る所が大きい。
・特に、以下の3時期は急峻な発達が見られ、発達障害を考える上で重要である(下図1)。
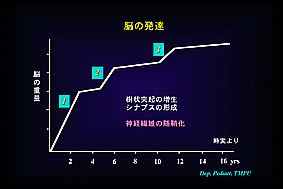 1)2歳までの乳幼児期
1)2歳までの乳幼児期
2)5-6歳の 学童前期
3)11-12歳の思春期
◎発達障害とは"Developmental disorders"
定義:妊娠中および出生後の脳の発達が何らかの原因で停止または遅滞し、暦年齢に相当する発達に比べて有意に低い状態を発達障害と呼ぶ。
・小児期にみられる神経疾患の多くはこの発達障害の範疇に入る。
・妊娠中および出生後の発達が顕著な時期(前記)に障害が発生することが多く、その障害時期により各々特徴的な臨床表出を示す(発症する疾患がほぼ決まっている)。
◎発達障害の種類・分類
・発達障害はその主たる障害領域により3種類に大別することが出来る(左図2)。
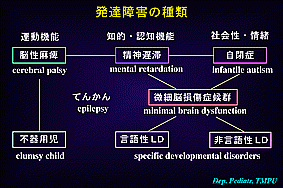 1)運動機能の障害:脳性麻痺cerebral palsy
1)運動機能の障害:脳性麻痺cerebral palsy
2)知的・認知機能障害:精神遅滞mental retardation
3)社会性や情緒の障害:自閉症infantile autism
・これらは代表的な障害であり単独で認めることもあるが、実際には各々は密接な関係を持っており、重複して存在することが多い(脳性麻痺+精神遅滞,精神遅滞+自閉症など)。
4)特異的発達障害specific developmental disorders
・全体的には正常発達であるが、ある限定された領域のみ偏った発達をしているものを言う。以前に用いられた微細脳障害症候群や学習障害がこれに当たる。
a運動不器用児:運動機能のみの拙劣さを示す。
b言語性LD:読み書きおよび計算の1項目のみ下手(実際のLDはこれを指す)。
c非言語性LD:社会性に問題を有する注意欠陥多動症候群・問題行動児など。
・障害の種類や広がりおよび程度の診断は療育を考える上で重要である。
種類・程度によって療育方法は異なり、個々の療育プログラムを作成することでより効果的な発達を目指す。当然、定期的再評価でプログラムを改変して行くことも必要である。
・脳性麻痺
◎脳性麻痺の定義
「受胎から新生児期までの間に生じた、脳の非進行性病変に基づく、永続的な、しかし変化しうる運動および姿勢の異常である。進行性疾患や一過性運動障害、または将来正常化すると思われる運動発達遅滞は除外する。」厚生省脳性麻痺研究班 1968
◎脳性麻痺の種類
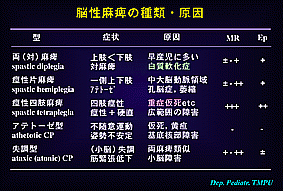 ・脳性麻痺は症状により5種類に分けられる(左表1)。
・脳性麻痺は症状により5種類に分けられる(左表1)。
原因や障害部位が異なると運動障害の種類が異なり、精神遅滞 (MR) やてんかん (Ep) の合併率も異なる。
◎脳性麻痺の基本障害
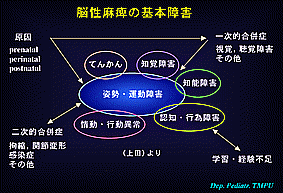 ・脳性麻痺は運動・姿勢障害が主症状であるが、知能障害,知覚障害(視覚・聴覚など),認知・行為障害,情動・行動障害,てんかん、など多方面にわたる問題点も合併する(左図3)。
・脳性麻痺は運動・姿勢障害が主症状であるが、知能障害,知覚障害(視覚・聴覚など),認知・行為障害,情動・行動障害,てんかん、など多方面にわたる問題点も合併する(左図3)。
その為に、いろんな方面からの care が必要となる。
◎脳性麻痺の訓練・療育
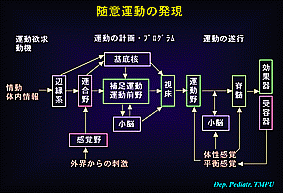 ・1つの随意運動を行う場合でも(左図4)に示した如く極めて広範囲の脳の活動が関与している。
・1つの随意運動を行う場合でも(左図4)に示した如く極めて広範囲の脳の活動が関与している。
このシステムのどこが障害されても運動や姿勢の異常が起こる。
1)外界刺激の認知:音,光,触覚などの刺激→刺激の認知,感覚野(例:視覚なら後頭葉)→刺激の処理,連合野と頭頂葉(例:母の声)
2)運動欲求:大脳辺縁系や前頭葉(動かそうという動機付け)
3)運動の計画・プログラム:連合野(運動方法の原案作成)→補足運動野・運動前野・基底核・小脳(詳細なプログラム作成)→視床(全プログラムのまとめ)→運動野
4)運動の遂行:運動野(運動神経の興奮)→脊髄→筋肉の収縮・弛緩
5)運動の確認:筋肉(受容器:位置覚など)→感覚野(どの程度の運動であるのかの判定)→小脳・運動野(運動の補正・停止など)
・運動機能障害の訓練・ハビリテーションについては、運動器への直接的なアプローチに主眼がおかれている。しかし、運動を起こす脳内の活動やシステムを考えると、感覚野や情動野へのアプローチも重要である。
1)2)および3)の一部に相当する。
・運動機能訓練の重要性は言うまでもないが、外界刺激による感覚野の刺激(日常生活から得られる豊富な刺激)や情動野の刺激(その気にさせる)も併用することがより良い発達につながるものと確信する。
・訓練はダラダラとやるものではない。目標をもって、発達段階に合わせてプログラムを工夫したり、組み直しが重要である。(訓練法をころころ変えるという意味ではない)
・訓練時間は限定されるが(週何回)、日常生活の中に上手に組み込むことによって、訓練効果は上がる。子供にとって家人(母)からの刺激は最もスムーズに容認できる刺激である。
◎脳性麻痺の最近の動向
1)新生児・周産期医療の向上は脳性麻痺の発生を変化させたか?
・早産児における軽症痙性両麻痺は明らかに減少した。しかし、白質軟化症の頻度は決して減少しておらず(妊娠中にすでに形成されていることが多い)、症状の重い痙性両麻痺は相変わらず存在する。
・新生児期の黄疸に対する治療が確立されアテトーゼ型麻痺は著減した。
・ハイリスクの未熟児も救命することが出来るようになり痙性四肢麻痺は増加した。
・全体の発生頻度は減少したものの、重症化の傾向はいなめない。
2)脳性麻痺児の日常管理の向上
・脳性麻痺患者の高齢化。
・ノーマライゼーションについて:主旨は賛成できるが、行政が音頭を取っての地域療育であっては本物ではない。自然発生的な地域参加・療育であって欲しい。
・精神遅滞
◎精神遅滞の定義
「発達期中に明らかになってくる能力の障害で特徴づけられる能力の停止または不完全な発達状態であり、すべての知的能力に及んでいる」ICD-10
・認知→理解→行動の組立→行動、のすべての知的能力が障害されているものを言う。
運動機能,場面への反応性(探索),社会性,日常生活,言語など、どの発達も遅滞する。
・大脳皮質の広範囲の機能異常が推察されるが、脳波や CT,MRI で診断できるものでは ない(あっても非特異的な所見のみである)。
・IQ:知能指数で判定するが、100が正常,70-80:境界領域,69-50:軽度精神遅滞(特殊学級),49-30:中等度精神遅滞(養護学校),29以下:重度精神遅滞に分類される。
◎言語の発現
・言語活動は認知機能や知的機能の中で最も重要な部分を占める。
言語の発現も極めて広範囲の脳の活動が関与する。(下図5)。
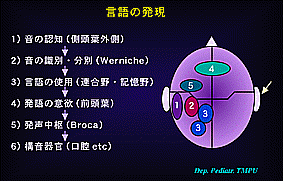 1)音の認知(側頭葉外側):耳→側頭葉までの経路
1)音の認知(側頭葉外側):耳→側頭葉までの経路
2)音の識別・分別(Werniche中枢):記憶などの情報を基に音の識別
3)言語の使用(連合野・記憶野):言葉の理解,組立
4)発語の意欲(前頭葉・大脳辺縁系):喋る動機付け
5)発声のプログラム(Broca中枢):構音器官の運動のプログラム作成
6)構音器官(声帯,口腔):発声
・言語発達遅滞には以下の7つの病態がある。
1)単純性言語発達遅滞:言葉の発現だけが遅れる。2-3歳で急に正常化。
2)環境性言語発達遅滞:療育環境に起因する。その他の発達もやや遅れる。
3)精神遅滞:認知機能の広範な遅滞、運動面,社会性,日常生活なども遅れる。
4)自閉症:社会性・言語の著しい遅れがあるが、運動機能は正常。
5)聴覚性言語発達遅滞(感覚性):聴覚障害および聴覚認知障害による。
6)構音性言語発達遅滞(運動性):Broca中枢→構音器官の障害による。
7)特異的言語発達障害:言語機能に限った発達の偏り。頻度は少なく、診断が難しい。
◎精神遅滞の訓練・療育
・まず、母および家族が「この子は遅れている」ことを認める必要がある。
発達神経学では「その内伸びるだろう(おくて)」などの概念はない。「今、発達しなければ将来の発達はない」が基本的な考えである。
・”発達段階に合った刺激を繰り返し与え認知機能を高める”が原則である。
・認知機能の広範な発達遅滞であるので、どのような刺激を試みてもも間違いではない。
1)興味を持つものから始める。
2)遊びや運動面からのアプローチは比較的容易に実行でき、かつ効果が高い。
3)広範囲の障害であるので、多方面からの刺激が必要となる。
4)自閉傾向を合併している場合は(中等度以上の精神遅滞)、刺激を受け入れようとしないので自閉に対する療育が優先する。
5)いわゆる躾を強要してもダメ。逆に、経験が制限されて発達上は不利になる。
・自閉症
◎自閉症の定義・診断
・社会的相互作用の異常,コミュニケーションの異常,行動や興味の異常、の3種類の質的異常を合わせ持つ症候群である。
1)社会的相互作用の異常:人の存在や感情の認知不良,模倣の低下など
2)言語性・非言語性コミュニケーションの障害:表情が少ない,身振りが少ない,視線が合わない,想像的活動の低下,言語・会話の表出異常など
3)行動や興味の明らかな異常:常同行動,物・環境・行動様式へのこだわり
4)幼児期または小児期発症
・脳内の器質的・機能的異常(神経伝達物質の異常?)と、人・環境との接触異常が相互に関連して症状が形成されると考えられる。
幼少時の母の係わりが極めて重要な因子となる。
・診断は16項目からなる:1)と2)を中核とする8項目以上が陽性となる、しかし、正常児でも程度は軽いがいくつかの項目が当てはまるのが一般的。
◎自閉症の訓練・療育
・”子供を受容し,母子関係・対人関係・社会性の形成を目指す”を基本とする。
1)母親のサポート:母に対する働きかけが薄いのが特徴である。その為、母親は母性を育成することが出来ず、「どうすればいいのか?どう抱けばいいのか?」わからなくなっている場合が多い。そこで、母親能力の回復が療育の基盤となる。
2)スキンシップ:「赤ちゃんがえり」は、母子関係の是正・母親能力の回復に関して理にかなっている。赤ちゃん時代からやり直すと言う点からも意味がある。
3)遊戯療法:子供と遊びを共有する。母子関係の是正や自閉症特有の認知誤認(例:痛いを痛いと認識していない)の是正に有効。多動症に効果のある療育法である。
4)その他:指導者の数だけ治療法が存在するといわれる。どれもある一面は捉えている。
・自閉症は階段状の発達を示すのが特徴。発達しないからと言って療育法をむやみに変更しない(変更する度に患児は戸惑う)。
・重度発達障害児の一般的療育
◎一般的な対応
1)障害者も社会の1個人・構成員として認める。別扱いしない。
2)”生き生きした楽しい生活””変化のある生活”前向きな姿勢および意欲は発達に極めて重要である。
3)療育者(母親を中核とする家族が主体)の大胆な対応は発達につながる。逆に、過度の介護はマイナスとなることがある。トライすることは重要。
4)障害の程度・種類によって対応が異なる。当然のことであるが、重症例も軽症例も同じ療育プログラムを採用される傾向がある。発達段階に合わせて、その時々に合わせてプログラムを変更して行くことが肝要。
◎食事に関する問題
・重度障害児は咀嚼障害,嚥下障害,摂取料の不足など様々な食事に関する問題を有する。
1)水分量:小児では 100ml/kg 体重がbest。夏期や発熱,下痢時は増量する。
2)カロリー:成長を考慮して 80-100Cal/kg が必要。運動量の少ない例では 60Cal 程度。
3)栄養のバランス:現在は食材が豊富であるので、いろんな種類のものをトライすれば問題にはならない。食思は重要(調理法の工夫)。
・1)→2)→3)の順に考えて、適切な食生活を目指す。
・食事をさせる姿勢や状況は重要であり、摂食訓練などでも注目されている。
無理矢理食べるではなくて、食事を楽しむであって欲しい。
◎排泄に関する問題
・障害児では排尿排便などの排泄に関する問題が高頻度にみられる。
1)原因:排泄中枢の未熟性,排泄末梢器官の機能障害,関連器官の障害,その他(摂取量不足,運動不足など)にわけられ、障害が重複することが多い。
2)症状:遺尿(もらす),夜尿→尿路感染症。便秘などが高頻度である。
3)治療:水分の摂取,運動量を増やす,腹部マッサージなどの一般的事項が大切である。
定時的な排尿排便訓練(刺激するだけでもよい)。排尿排便後の適切な処置。
医療的 care を要する場合もあるが、安易に薬物に頼ることは避けたい。
◎睡眠に関する問題
・睡眠・覚醒リズムの障害は日常生活のみならず精神運動発達にも悪影響する。
規則正しいリズムを作ることが大切である。
・睡眠リズム(夜は寝て、昼は起きている)は乳児期にほぼ成熟する。障害児では、この発達が障害されることが多い。
・痙性の強い児では夜間覚醒を伴う細切れ睡眠を、筋緊張低下の児ではだらだら睡眠を示す。
・睡眠覚醒リズムはある程度強制的に是正しても良い。眠そうだから寝かしておいたはダメ。
日中は運動を主とした活動を可能なかぎりやらせ、夜は疲れてぐっすり寝るがベスト
・睡眠深度:4段階+REM(夢をみる時)があり、1夜で4-6回のサイクルを持つ。
◎呼吸・循環器系の問題
・重度脳性麻痺児では呼吸機能の未熟性,循環器系の予備能低下,口腔咽頭機能障害などにより呼吸・循環器系の問題が多い。
1)恒常性の喘鳴(ゼコゼコ,ゴロゴロ),誤嚥性肺炎,末梢循環不全などが多い。
2)対応:喀痰排泄(吸引,うつ伏せで背中を細かく叩く・バイブレートなど)や体位変換などの一般的処置は重要。
日常の対応でかなりの効果が得られ、肺炎などの予防になる。
3)肺炎の診断:喘鳴のある児では診断が遅れたり、過剰診療になることがある。発熱の有無や一般状態(普通の時との違い)などを診察医に告げることは早期治療につながる。
◎環境への順応性
・重度障害児では少なからず自律神経系の未熟性や不安定さを持っている。
1)原因:呼吸・循環器機能の未熟性や予備能低下,体温調節や発汗機能障害などに起因するが、環境への経験不足も大いに関与している。
2)症状:脈拍異常,チアノーゼ,末梢冷感,高・低体温など
3)対応:色々な環境を経験させることが重要(暑い,寒い,雨,風,日光など)。経験不足では自立神経機能の発達は望めない。
4)自律神経機能の訓練?:皮膚は自律神経が最も広範囲にかつ表面的に分布している器官であり、皮膚への刺激は自律神経系を高揚させるには効果が高い。
マッサージ,温冷浴(熱めのお湯と温めのお湯を交互に浴びる),プールなど
・障害児の療育においてはバカに出来ない領域である。
◎障害児における疾患特徴
・障害児は感染症などの疾患にかかりやすいと言われるが、下記の如くの特徴がある。
1)病状の進行が早い:予備能の少なさおよび各臓器の未熟性に起因
2)重症化することが多い:治癒能力(例:痰の排泄が悪い)の障害などに起因
3)疾患が遷延することが多い:同上
4)症状の把握が難しい:表現出来ない,恒常性に認められる症状と鑑別が難しい
・以上の特徴を有しているために、早期診断・治療が必要である。その為には、日常の観察が重要となる。いつもの状態と明らかに違う、どうもおかしい、などである。
・発熱,咳嗽,嘔吐などの症状も大切ではあるが、顔色,機嫌,活動性,興奮,何となくおかしい(not doing well)が重要。
・しかし、過敏になり、過剰な反応をすることは発達上マイナスとなる。大胆な活動と繊細な日常観察が肝要。罹ったら罹った時‥‥。
◎救急疾患の対応
・症状があったら何がなんでも医者に走る、は間違っている。発熱,咳,下痢などの一般的症状では全身状態が良好ならば、救急外来を受診する必要はなく、水分補給などの対応をしながら一般外来で充分である。
・救急外来を受診する必要があるものとして以下の様な状況が考えられる。
1)脱水症:軽度であれば水分補給のみでOK。重症化するに従い、発熱,尿量減少,活動性低下,もうろう(意識混濁),痙攣、となる。活動性の低下まで至る前に受診すること。
2)原因不明の急激な活動性低下:いろんな疾患で起こり、急速な病状の進行を意味する。
3)ショック状態:急に活動性低下,蒼白,脈拍減弱などが出現、病院に直行すること。
4)呼吸困難:呼吸数が早い、努力呼吸、鼻翼・陥没呼吸など。早急に受診すること。
5)誤飲,誤嚥:誤嚥の殆どは救急の適応。誤飲はものによる(電話で確認が望ましい)。
6)痙攣:5分以上持続する全身痙攣。意識消失が遷延する場合も救急の適応。
◎てんかん発作の対応
A:発作時の対応
・てんかん発作は誰が(医者でも)直面しても驚くものである。慌てない,怖がらない,過度の刺激をしないが原則である。
1)発作であることの確認,周囲の危険物からの保護,発作症状の観察
2)全身痙攣であっても5分間は観察:口腔内にものを入れない,過度の刺激をしない
3)(a)発作終了した場合:本人が日常活動に復帰できるまで安静を保つ
(b)発作が持続:近くの医療施設に受診(普通車で充分)し痙攣を止めてもらう。
・発作症状の観察はてんかんの治療上、極めて重要。発作症状によって抗痙攣剤の種類が決定される。受診時に主治医にありのままを述べること。自分の子供を良い方に見てやりたい気持ちは解るが、「軽い発作だった」「意識はあったようだ?」などは誤診につながる。
・てんかん発作のみで死亡などの重大事に至ることはないので慌てふためかないこと。
B:発作間欠時の対応
・てんかんは発作性の疾患であり、発作間欠期は非てんかん児と同じに扱うべきである。
1)抗痙攣剤:通常の薬剤と異なり、体内への吸収が極めて緩徐であり、かつ排泄されるまで数日間かかる特徴を有する。定期的内服により一定の血中濃度を保つ(定常状態)ことで、痙攣が発現するのを予防する。急に止めると血中濃度の低下に伴う引き際発作が生ずることがあるので注意。
副作用を心配する家族が多いが、抗痙攣剤は一生内服しても問題がないように作られているので安全である。副作用のことは専門家にまかせて欲しい。
2)日常活動:禁止事項はない。万一発作が起こったら危険を伴う活動(水泳など)では、監視付きで行えば問題はない。
3)誘発因子:光(ごく一部の患者のみ),睡眠障害などがあるが、一般的に小児のてんかんでは少ない。誘発因子の存在は専門医が判断する、勝手に制限することは避けたい。
・障害児療育における連携
・発達障害児の療育を考える場合、患児を取り巻く環境および関連機関が密接に連携し、よりより療育プログラムを作成することが望ましい(下図6)。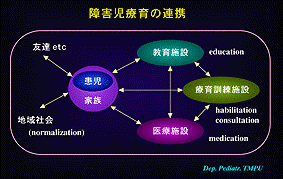
1)教育施設・訓練施設・医療施設:各々の特徴を生かして療育に当たる必要があるが、専門スタッフの絶対的不足が現状である。その為に、患者優先というよりも施設の都合やわがままが前面に出ている。連携をとってチームとして患児に接する必要があることは理解されるが、各領域の専門性やそれ故のプライドのために、スムーズな関係にあるとは言えない。今後、合同検討会などを通じた連携が要望される。
2)地域社会・友達など:患児を取り巻く直接的な環境作りは重要である。地域社会からの自然発生的なノーマライゼーションが広まることを期待する。「障害を背負っている人だから、援助してあげる・保護してあげる」では本物ではない。
このページの先頭へ
last modified 99.1.25
maintained by Hitoshi Moriuchi